Nous inaugurons une série d’articles « R et PMSI » dans laquelle nous publierons régulièrement des exemples de tableau et de graphiques d’analyse PMSI en R avec mise à disposition du code R commenté.
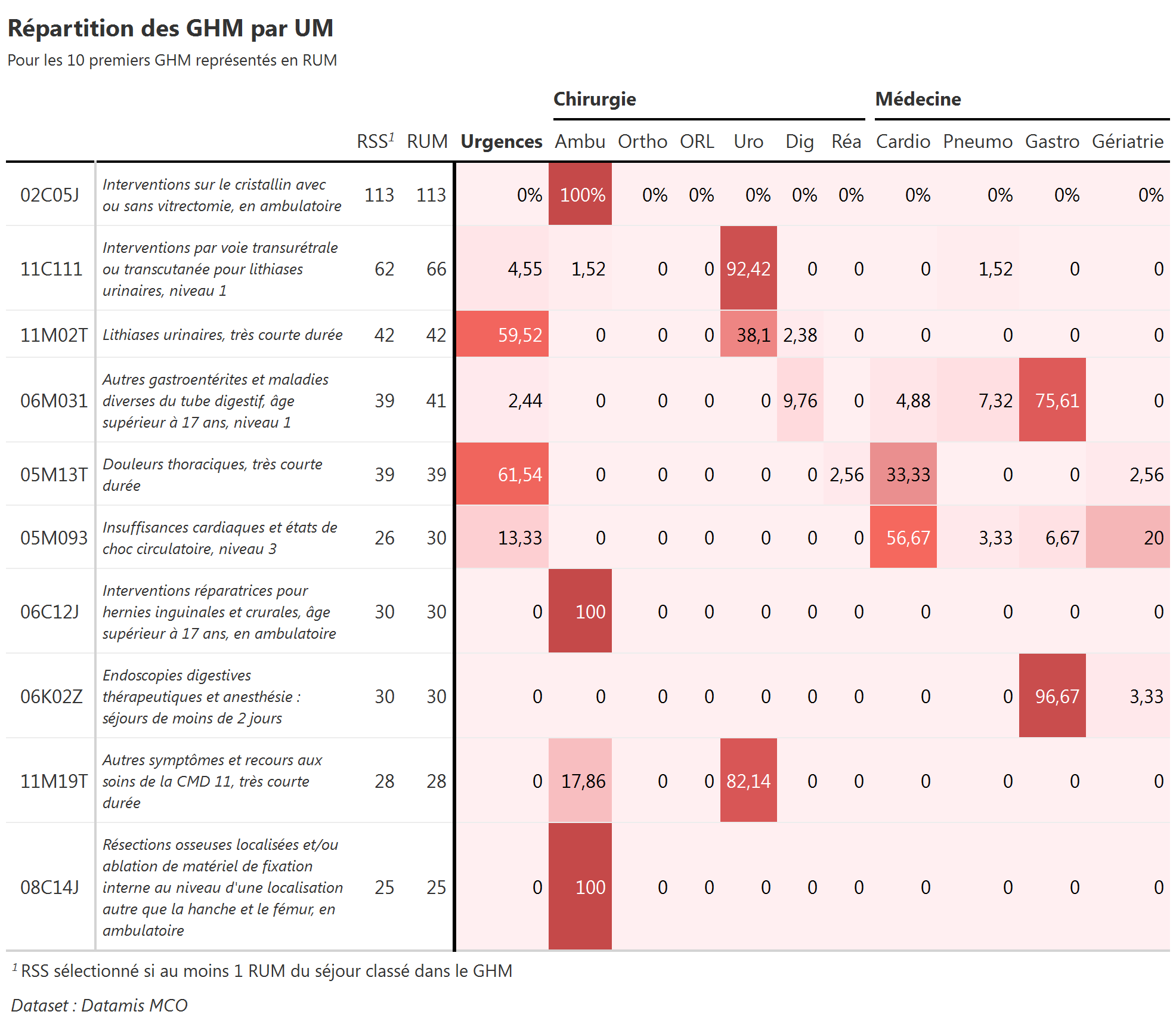
Sujet : répartition par UM de l’activité, classée par GHM
Commentaires :
Nous avons produit un jeu de données MCO minimal sous R, correspondant à une activité MCO réaliste avec l’essentiel des variables intéressantes (DP, actes CCAM, DAS, durée, GHM, âge, …) et des données correspondant à des codages standards
Ces variables se retrouvent dans les fichiers rss ou rsa ou sont facilement calculables à partir de celles-ci.
Dans cet exemple, nous avons filtré sur les 10 premiers GHM en terme de nombre de RUM.
La répartition de l’activité classée dans un GHM donné est faite à partir du nombre de RUM.
Tri par ordre décroissant sur le nombre de RUM.
Les référentiels PMSI sont récupérés avec le package refpmsi::
L’analyse peut évidemment être étendue à tous les GHM représentés dans un périmètre d’analyse ou recalibrée à un autre niveau (RGHM, CMD, DA, GP, …) ou sur un regroupement particulier d’UM (par pôle ou par autorisation par exemple).
La mise en forme du tableau reprend l’essentiel des « Ten Guideline for Better Tables » de John Schwabish
Le tableau est produit avec le package gt::
Intérêts :
Visualiser l’adéquation des prises en charge avec les UM
Repérer les prises en charge très majoritairement (> 90%) réalisées dans un UM pour regarder les motifs de réalisations dans les autres UM (cas particuliers justifiés ?, problèmes de codage ?)
Adéquation prises en charge / autorisation